El melasma afecta al 90% de las mujeres con fototipos mediterráneos, el perfil exacto que veo cada semana en mi consulta. La mayoría llega después de años de tratamientos que no han funcionado, buscando un láser o una crema "definitiva" que borre las manchas de un día para otro. Esa búsqueda del milagro es, precisamente, el primer obstáculo. El melasma es una condición crónica: no se cura de golpe, se controla. Lo que existe es un protocolo escalonado y unos cuidados mantenidos en el tiempo que, en la gran mayoría de casos, consiguen una piel uniforme y la mantienen así durante años.
Mi nombre es Sebastian Podlipnik y soy Dermatólogo en la Unidad de Melanoma y Cáncer de Piel del Hospital Clínic de Barcelona. En este artículo te explico el tratamiento del melasma tal y como lo haría en consulta: con datos reales, sin marketing engañoso y con las opciones ordenadas por evidencia científica actualizada a 2026.
¿Qué es el melasma y por qué es tan común en mujeres mediterráneas?
El melasma son manchas marrones o grisáceas, simétricas, que aparecen sobre todo en la cara. Es una hiperpigmentación crónica adquirida: quiere decir que no se nace con ella, que aparece con el tiempo y que no se va sola. Afecta al 90% de las mujeres, especialmente en fototipos III-IV, que es el tono de piel más común en España y el Mediterráneo (piel que se broncea con facilidad y se quema poco). El origen no es una sola cosa: el sol y la luz visible activan los melanocitos (las células que fabrican el pigmento de la piel), pero detrás tiene que haber hormonas, genética o ciertos medicamentos para que la mancha salga. (Sarkar et al., 2025)

Las causas más relevantes que veo en consulta son:
- El sol y la luz visible son el factor principal. La piel tiene memoria: todo el sol que has tomado desde la infancia se va sumando.
- Las hormonas son el segundo gran desencadenante. El embarazo (lo que se llama melasma gestacional) y los anticonceptivos orales suben los estrógenos y la progesterona, que estimulan directamente la producción de pigmento.
- La genética marca el pronóstico. Si tu madre o tu hermana tienen melasma y además tienes piel más oscura, el melasma es más difícil de controlar y conviene empezar con un protocolo más completo desde el principio.
- Algunos medicamentos también lo empeoran. Ciertos antibióticos, antiinflamatorios y tratamientos hormonales sustitutivos, sobre todo a dosis altas, pueden provocar o agravar el melasma (se llaman fototóxicos porque sensibilizan la piel al sol). (Abdeen et al., 2026)
El impacto emocional es real, y no hay que quitarle importancia. Los estudios demuestran que el melasma afecta a la calidad de vida igual que otras enfermedades crónicas de la piel: ansiedad, baja autoestima y menos ganas de exponerse en situaciones sociales. Tratar el melasma no es solo estética, es salud. (Ribeiro et al., 2025)
- Luz visible (380-780 nm)
- La luz que ves a simple vista (distinta de los rayos UV). Junto con los UVA y UVB, activa los melanocitos en pieles oscuras. La mayoría de fotoprotectores convencionales solo bloquean los UV, así que este factor suele pasar desapercibido.
¿El melasma tiene cura? Lo que la evidencia reciente nos dice
El melasma no tiene cura definitiva en la mayoría de los casos. Es una condición crónica, como la rosácea o la dermatitis atópica, y eso cambia por completo la forma de enfocar el tratamiento. El objetivo no es "borrar" las manchas en una temporada, sino apagar los melanocitos (las células que fabrican el pigmento) y mantenerlos en reposo durante años. Los estudios más recientes demuestran que entre el 60% y el 90% de los pacientes consiguen una mejora importante con un protocolo escalonado, pero los que conservan el resultado son los que asumen el mantenimiento como parte de su rutina diaria, no como un tratamiento con fecha de caducidad. (Sarkar et al., 2025)

Lo que sí es definitivo es esto: si no controlas los factores desencadenantes, ningún tratamiento del melasma funcionará a largo plazo. He visto pacientes que han invertido miles de euros en procedimientos, solo para ver el melasma volver en el siguiente verano porque no usaban protector solar con filtro de luz visible. El sol es el enemigo principal, pero no el único.

Para quitar el melasma de forma eficaz y que no vuelva, mi protocolo siempre tiene dos fases: primero tratar la mancha activa y, una vez controlada, mantener el resultado con fotoprotección y retinoides (derivados de la vitamina A) en rutina. Dejar el tratamiento cuando la piel ya está bien es el error más frecuente que cometen los pacientes. Para una visión más amplia sobre las manchas faciales en general, consulta la guía completa sobre manchas faciales.
¿Existen tipos de melasma? Por qué la clasificación clásica está superada
Durante décadas se ha dicho que el melasma se clasifica en tres tipos (epidérmico, dérmico y mixto) según la profundidad a la que está el pigmento, mirado con luz de Wood (una lámpara especial que se usa en dermatología). La evidencia moderna, de 2020 en adelante, demuestra que esta clasificación no se sostiene: el melasma es siempre superficial (epidérmico), y lo que antes se llamaba "dérmico" suele ser otra cosa completamente distinta, que necesita otro tratamiento. Esto no es un detalle académico: acertar en el diagnóstico cambia lo que funciona y lo que no.

Cuando se estudian al microscopio biopsias de pacientes con melasma, se ve siempre lo mismo: un aumento de melanina en la capa superficial de la piel (epidermis), con melanocitos hiperactivos. Cuando se ve pigmento "más profundo", en realidad son melanófagos: células de limpieza de la piel que se han comido melanina que cae desde arriba por el daño crónico. A su lado aparecen vasos dilatados, mastocitos (células de la inflamación) y elastosis solar (daño solar acumulado). Son fenómenos que acompañan al melasma, no un tipo distinto. (Khunger et al., 2020) (Ali & Al Niaimi, 2025)
¿Y la luz de Wood? Sigue siendo útil como ayuda en consulta, pero no como base para decidir el tratamiento. Los estudios que la comparan con otras técnicas más avanzadas (dermatoscopia y microscopía confocal) encuentran bastante desacuerdo entre dermatólogos sobre qué tipo de melasma ven. Las guías internacionales más recientes, publicadas por la Academia Europea de Dermatología (consenso Delphi de la EADV 2025), ya no la usan para decidir qué tratamiento aplicar. (Sarkar et al., 2025)
Entonces, si te dicen que tienes "melasma dérmico refractario" y te proponen un láser agresivo por eso, es razonable pedir una segunda opinión. Las pigmentaciones profundas reales de la cara son otras enfermedades, cada una con su tratamiento:
- Ocronosis exógena: manchas gris-azuladas por usar hidroquinona sin control durante mucho tiempo. No es melasma, es un efecto adverso. El tratamiento es dejar la hidroquinona. (Agrawal et al., 2026)
- Hiperpigmentaciones profundas adquiridas (ADMH): un grupo que incluye el liquen plano pigmentoso, la dermatosis ashy, la melanosis de Riehl y la dermatitis pigmentada de contacto. Ninguna es melasma. (Shah et al., 2023)
- Hiperpigmentación postinflamatoria (PIH): la mancha oscura que queda después de un acné, una dermatitis, un láser mal indicado o cualquier inflamación en la cara. Se parece al melasma pero el tratamiento es distinto.
- Nevus de Hori: melanocitos que se han quedado en una capa profunda donde no deberían estar. Sí responden a un tipo concreto de láser (Q-switched), pero no es melasma.
Lo que de verdad sirve para decidir el tratamiento no es el "tipo" por luz de Wood, sino: la gravedad (leve, moderado o severo), la antigüedad (meses o años), los factores que lo están empeorando ahora mismo (embarazo, anticonceptivos, sol sin protección), si hay enrojecimiento o vasos visibles (componente vascular) y, sobre todo, un diagnóstico bien hecho que descarte todo lo anterior antes de asumir que es melasma.
Antes de entrar en detalle en cada tratamiento, este es el mapa general ordenado por nivel de evidencia y riesgo:
| Tratamiento | Eficacia | Riesgo | Cuándo usarlo |
|---|---|---|---|
| Fotoprotección SPF50 + óxido de hierro |
Base obligatoria; mejora de un 15% adicional frente a SPF50 sin filtro de luz visible | Nulo | Siempre, los 365 días del año |
| Triple combinación tópica hidroquinona + tretinoína + corticoide |
Reduce ~5,6 puntos en la escala MASI; más eficaz que el láser | Bajo (irritación, dermatitis si se prolonga más de 8-12 semanas) | Primera línea activa |
| Ácido tranexámico oral 250 mg cada 12 h |
Reduce ~59% de las manchas en 12 semanas (n=50) | Bajo (precaución si hay antecedentes de trombosis) | Complemento o alternativa a los tópicos |
| Láser picosegundo alexandrita 755 nm |
Reduce ~3,8 puntos MASI; menos eficaz que las cremas | PIH hasta 7× más frecuente que con cremas | Último recurso, siempre con preparación previa |
Datos: Castanedo-Cazares 2014 (fotoprotección), Chua 2026 meta-análisis (triple combinación vs láser), Heidary 2025 (TXA oral), Wang 2023 (láser).
Fotoprotección: la base que nunca falla
La fotoprotección es el único tratamiento del melasma que funciona por sí solo, sin nada más. Ningún otro puede decir lo mismo. Un protector solar SPF50 de amplio espectro con filtro de luz visible (óxido de hierro o dióxido de titanio coloreado), aplicado a diario y reaplicado cada dos horas, es la base irremplazable del tratamiento según el consenso internacional de 38 dermatólogos de 11 países (consenso Delphi). (Sarkar et al., 2025)
El protector solar normal no es suficiente si tienes la piel más oscura. Un meta-análisis del British Journal of Dermatology, que revisó 36 ensayos clínicos, confirmó que los protectores con filtro de luz visible reducen más el melasma que los que solo bloquean los rayos UV. El motivo: una parte concreta de la luz visible (entre 415 y 430 nm, en la franja del azul) activa directamente la producción de pigmento en pieles oscuras. (Pennitz et al., 2022)
"El mejor tratamiento del melasma no existe sin una fotoprotección impecable. Es la base sobre la que construimos todo lo demás. Sin ella, cualquier crema o láser que hagamos es tiempo y dinero perdidos."
Dr. Sebastian Podlipnik
En la práctica, busca en la etiqueta del protector las palabras "óxido de hierro", "iron oxide" o "pigment": las versiones con color (tonos beige o arena) suelen llevar este filtro extra. Además del protector, evitar el sol directo entre las 11 y las 16 horas, usar sombrero de ala ancha y ropa con protección UV multiplican la eficacia del tratamiento. La luz de las pantallas LED también emite en la franja relevante, aunque su impacto es mucho menor que el sol directo.
¿Quieres una valoración personalizada de tu melasma?
Te ayudo a identificar el tipo de melasma que tienes y a diseñar el protocolo más adecuado para tu caso.
Tratamiento tópico: triple combinación e hidroquinona
La triple combinación (hidroquinona 4% + tretinoína 0,05% + un corticoide suave, el acetónido de fluocinolona 0,01%) es la única crema aprobada por la FDA para el melasma y la más eficaz según la evidencia actual. Actúa en tres frentes a la vez: frena la enzima que fabrica el pigmento (la hidroquinona bloquea la tirosinasa), acelera la renovación de la piel para eliminar el pigmento ya acumulado (tretinoína, un derivado de la vitamina A) y baja la inflamación que hace que la mancha persista (corticoide). No se debe usar más de 8-12 semanas seguidas para evitar efectos adversos. (Mahajan et al., 2022)

Un ensayo clínico de 24 semanas hecho en el hospital universitario de Niza (n=40) demostró que una fórmula alternativa con isobutylamido-thiazolyl-resorcinol en lugar de hidroquinona consigue resultados equivalentes y se tolera mejor, un dato importante en la Unión Europea, donde la hidroquinona está limitada en cosméticos. Las versiones genéricas, por otra parte, obtienen la misma eficacia y seguridad que la marca de referencia. (Bertold et al., 2023) (Hu et al., 2025)

- MASI (Melasma Area and Severity Index)
- La "nota" del melasma. Es una escala del 0 al 48 que usamos los dermatólogos para medir la gravedad de forma objetiva. Suma la superficie afectada, lo oscuras que están las manchas y lo uniformes que son. Cuanto mayor el número, peor está la mancha. Así comparamos objetivamente si un tratamiento funciona.
Para que las cremas funcionen, la forma de aplicarlas importa casi tanto como la fórmula: capa fina, cubriendo toda la zona de la mancha, por la noche (en el caso de la triple combinación) y con protector solar al día siguiente sin excepción. Aplicar mal la crema puede bajar la eficacia a la mitad.
Un apunte importante antes de hablar del láser: el láser no es el tratamiento del melasma. La mayoría de los pacientes que llegan pidiéndolo mejorarían más, y con mucho menos riesgo, con una fotoprotección estricta y un protocolo de cremas bien hecho. El láser es una herramienta concreta para casos concretos, no una solución general. Entenderlo te ahorra decisiones caras y, en el peor de los casos, que el melasma empeore después del tratamiento.
Ácido tranexámico: la revolución oral y otras vías
El ácido tranexámico en pastillas es, ahora mismo, la alternativa con más evidencia creciente para el melasma. Actúa desde dentro: corta la comunicación entre los queratinocitos (las células principales de la piel) y los melanocitos, y así reduce la producción de pigmento. En mi consulta lo uso en pacientes que no toleran bien las cremas o como refuerzo cuando la triple combinación sola no es suficiente. (Chen et al., 2024)
Un meta-análisis de 17 ensayos clínicos comparó las distintas formas de administrarlo y encontró que las versiones que se inyectan en la piel (intradérmica y microneedling) son las más eficaces, pero la pastilla sigue siendo la mejor opción en el día a día por comodidad y tolerancia. La pauta habitual es de 250 mg cada 12 horas durante 8 a 12 semanas. (Chen et al., 2024)
A estas dosis es un fármaco seguro. Los efectos secundarios más frecuentes son molestias leves de estómago que pasan solas. No conviene usarlo en pacientes con antecedentes de trombosis sin valoración previa, y en mujeres que toman anticonceptivos de dosis alta hay que evaluar el riesgo caso por caso. Si tu melasma está relacionado con el embarazo, te recomiendo leer también el artículo sobre tomar el sol durante el embarazo, donde explico qué fotoprotección es segura en esa etapa.
Láser: cuándo sí, cuándo no, y por qué el fototipo III-IV es delicado
Quiero empezar esta sección con una idea clara: el láser no es el tratamiento del melasma. Es una herramienta de apoyo para casos muy concretos, no una alternativa a la fotoprotección y las cremas. En los fototipos III y IV, los más frecuentes en España, un láser demasiado agresivo puede dejar lo que se llama hiperpigmentación postinflamatoria (una mancha nueva que sale como reacción a la propia agresión del láser), y esa mancha suele ser más difícil de tratar que el melasma original. Si tu dermatólogo te propone un láser antes de haber optimizado la fotoprotección y las cremas, pide una segunda opinión. (Chua et al., 2026)
La triple combinación en crema supera al láser picosegundo (alexandrita 755 nm) a la hora de reducir el melasma, según un meta-análisis de 5 ensayos clínicos publicado en 2026. Además, las probabilidades de que salga una mancha nueva como reacción al propio tratamiento fueron casi 7 veces mayores con el láser que con la crema, aunque el dato se basa en pocos estudios y hay que tomarlo con prudencia. Es el hallazgo que más sorprende a los pacientes que llegan convencidos de que el láser es la solución definitiva. (Chua et al., 2026)
Otro meta-análisis, este de 11 ensayos, demostró que combinar láser con crema da mejores resultados que la crema sola a partir de las 8 semanas, pero con una pega: los efectos adversos aparecen 9 veces más que con crema sola. La combinación puede mejorar el resultado, sí, pero el riesgo es real y hay que gestionarlo bien. (Fithria et al., 2026)

¿Significa esto que nunca hay que hacer láser en el melasma? No. Significa que hay que hacerlo con preparación y en el contexto correcto:
- La preparación previa es obligatoria. Al menos 4-6 semanas antes con triple combinación y fotoprotección estricta para calmar el melasma y evitar que el láser lo empeore.
- No todos los láseres valen. Los de picosegundo a baja intensidad y los fraccionados no ablativos son más seguros en pieles oscuras que los Q-switched convencionales.
- Solo en casos muy concretos. Melasma severo que no ha respondido a 4-6 meses de fotoprotección, triple combinación y ácido tranexámico bien aplicados. O casos donde se ha confirmado que la mancha no es melasma, sino otra cosa (por ejemplo un nevus de Hori o un lentigo solar), que sí responden bien al láser.
Si te proponen un láser para el melasma, pregunta: ¿qué tipo de láser? ¿qué preparación previa? ¿cuál es el protocolo post-procedimiento? Si no hay respuesta clara, busca una segunda opinión. El láser sí funciona muy bien en otros tipos de manchas, como los lentigos solares, que sí son manchas planas por exposición acumulada y responden al láser mucho mejor que el melasma. En mi consulta de dermatología láser hago la evaluación previa para identificar qué tipo de mancha tienes antes de proponer cualquier procedimiento.
Cronicidad y mantenimiento: cómo evitar que el melasma vuelva
Si solo te llevas una idea de este artículo, que sea esta: el tratamiento real del melasma es el mantenimiento. El melasma es una enfermedad crónica y vuelve si se la deja. Lo que diferencia a las pacientes que conservan la piel uniforme durante años de las que viven en un ciclo de mejoría y recaída no es haber encontrado la crema milagro ni el láser definitivo: es haber asumido que la fotoprotección y un retinoide suave forman parte de su rutina diaria, todos los días, para siempre. No es una condena, es una condición que se gestiona igual que cualquier otra enfermedad crónica de la piel.
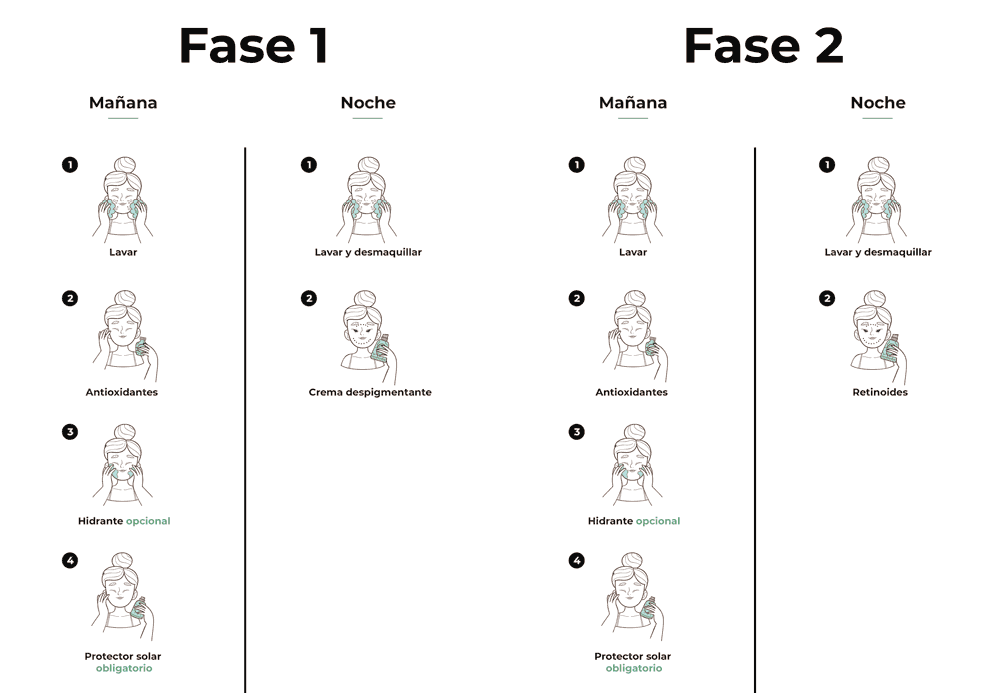
Los puntos clave del mantenimiento que comparto con mis pacientes:
- Fotoprotección los 365 días del año: no solo en verano. La luz del interior de casa y los días nublados también estimulan la producción de pigmento en pieles sensibles.
- Retinoides de mantenimiento 1-2 noches por semana: el retinol o la tretinoína a dosis bajas (son derivados de la vitamina A) mantienen la piel en renovación constante y evitan que el pigmento vuelva a acumularse.
- Avisar antes de cambiar las hormonas: si vas a empezar con anticonceptivos o con un tratamiento hormonal, cuéntale a tu dermatólogo que tienes melasma para valorar el riesgo.
- Tratar en otoño e invierno: es el mejor momento para las fases activas del tratamiento, porque hay menos sol y el riesgo de que el melasma vuelva es menor.
Si quieres profundizar con protocolos detallados por tipo de mancha y fototipo, lo explico paso a paso en el libro sobre manchas faciales.
Preguntas frecuentes sobre el melasma
Estas son las preguntas que más me hacen en consulta y en redes, respondidas con la misma franqueza que usaría con cualquier paciente.
- ¿El melasma tiene cura o siempre vuelve?
- El melasma no tiene cura definitiva en la mayoría de los casos, pero se controla muy bien. Es una enfermedad crónica: si dejas el tratamiento de mantenimiento o vuelves a tomar el sol sin protección, tiende a aparecer otra vez. Con el protocolo correcto, la gran mayoría de pacientes consigue una piel casi uniforme y mantiene ese resultado durante años.
- ¿Cuál es el mejor tratamiento para el melasma?
- No existe un único "mejor tratamiento". Buscar el remedio milagroso es lo que suele llevar a los pacientes a gastar dinero en láseres caros que no funcionan o que empeoran las manchas. El tratamiento real es constante y escalonado: fotoprotección con filtro de luz visible a diario como base, triple combinación en crema como primera línea activa, ácido tranexámico en pastillas como alternativa o refuerzo en casos moderados o graves, y láser solo en casos concretos y con preparación previa. La clave está en la constancia del mantenimiento, no en la potencia del procedimiento.
- ¿El ácido tranexámico oral es seguro?
- A las dosis que usamos para el melasma (250 mg cada 12 horas durante 8 a 12 semanas) es un fármaco seguro. Los efectos secundarios más frecuentes son molestias leves de estómago. No se puede dar sin valoración médica previa en pacientes con antecedentes de trombosis. En mi consulta prefiero hacer ciclos con descansos antes que un uso continuo prolongado.
- ¿Se puede eliminar el melasma con láser?
- Sí, en casos seleccionados y con preparación adecuada. El problema es que en pieles mediterráneas o más oscuras (fototipos III y IV, la mayoría en España), un láser agresivo puede dejar una mancha nueva como reacción al propio tratamiento (hiperpigmentación postinflamatoria). El láser nunca debe ser el primer tratamiento: siempre se hace después de preparar la piel con cremas y fotoprotección estricta durante al menos 4 a 6 semanas. Bien elegido el paciente y el protocolo, puede ser muy eficaz.
- ¿Puedo tomar el sol si tengo melasma?
- Puedes estar al sol con protección adecuada, pero no puedes broncearte. Un protector SPF50+ con filtro de luz visible (óxido de hierro), reaplicado cada dos horas, te permite hacer vida normal al aire libre sin que se dispare el melasma. Lo que hay que evitar es la exposición directa sin protección, las horas centrales del día y las cabinas de rayos UVA, que empeoran el melasma de forma notable.
¿Tienes melasma y no sabes por dónde empezar?
En mi consulta del Hospital Clínic diseñamos un protocolo personalizado según tu tipo de melasma, fototipo y estilo de vida. También puedes hacer la primera valoración online.