Casi la mitad de la población mundial tiene niveles insuficientes de vitamina D, según un meta-análisis con 7,9 millones de participantes [(Cui et al., 2023)]. La principal fuente de esta vitamina es el sol, pero ¿cuánto tiempo necesitas realmente exponerte? ¿Y es cierto que el protector solar la bloquea?
Mi nombre es Sebastian Podlipnik y soy Dermatólogo en la Unidad de Melanoma y Cáncer de Piel del Hospital Clínic de Barcelona. Cada día veo pacientes que buscan el equilibrio entre obtener suficiente vitamina D del sol y proteger su piel del daño ultravioleta. En este artículo te daré respuestas basadas en la evidencia científica más reciente, con la colaboración de dos grandes especialistas.
¿Qué es la vitamina D y por qué se la llama "la vitamina del sol"?
La vitamina D es en realidad una hormona, no una vitamina. Se la conoce como la vitamina del sol porque tu piel la produce cuando se expone a la radiación ultravioleta B (UVB). Su función principal es regular la absorción de calcio y fósforo, fundamentales para la salud ósea.
Pero sus funciones van mucho más allá de los huesos. Los receptores de vitamina D están presentes en prácticamente todas las células del cuerpo y regulan más de 200 genes. Participan en la función inmunitaria, la salud cardiovascular, el metabolismo de la glucosa y la protección frente a infecciones.
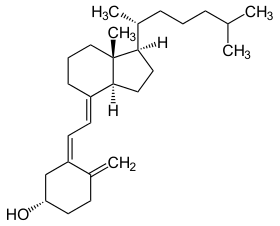
- Calcitriol (1,25(OH)2D)
- Es la forma activa de la vitamina D. Se produce en los riñones a partir de la vitamina D que sintetiza tu piel o que ingieres con los alimentos. Es la molécula que interactúa con los receptores celulares de todo el cuerpo.
¿Cuánto tiempo hay que tomar el sol para obtener vitamina D?
En verano, entre 5 y 10 minutos de sol al mediodía con cara, brazos y piernas expuestos (aproximadamente el 35% de la superficie corporal) es suficiente para mantener niveles adecuados de vitamina D en personas de piel clara [(Elliott et al., 2023)]. En invierno, en latitudes medias-altas como Barcelona (41°N), se necesitan más de 45 minutos, y puede no ser suficiente. Estos tiempos son orientativos: varían según el mes, tu latitud y tu fototipo.
El Grupo Español de Fotobiología de la AEDV ha calculado los minutos exactos de exposición necesarios según la estación y la hora del día para pieles de fototipo II-III en España:
| Hora del día | Invierno | Primavera | Verano | Otoño |
|---|---|---|---|---|
| 10:00 - 11:00 | 82 min | 44 min | 26 min | 44 min |
| 12:00 - 15:00 | 22 min | 12 min | 7 min | 12 min |
| 16:00 - 18:00 | 79 min | 43 min | 25 min | 43 min |
Fuente: Grupo Español de Fotobiología (AEDV). Datos orientativos para fototipo II-III en latitud ~40°N (España peninsular). Los minutos varían según el mes exacto, la latitud y la altitud de tu ubicación. En latitudes más altas (norte de Europa) o en meses de transición (octubre, marzo), los tiempos necesarios aumentan considerablemente.
La mejor hora para tomar el sol y producir vitamina D es entre las 12:00 y las 15:00, cuando la radiación UVB es más intensa. Paradójicamente, es también la franja de mayor riesgo de quemadura. Por eso, la exposición debe ser breve y controlada.

¿Qué parte del cuerpo exponer al sol para vitamina D?
La síntesis de vitamina D depende directamente de la superficie de piel expuesta. Lo ideal es descubrir cara, antebrazos y piernas, lo que equivale a aproximadamente un 35% de la superficie corporal. Cuanta más piel expongas, menos tiempo necesitas al sol para producir la misma cantidad de vitamina D.
Si solo expones las manos y la cara (lo habitual en invierno), la superficie disponible es tan pequeña que necesitarías mucho más tiempo de exposición, y en muchas épocas del año no sería suficiente. Por eso, en los meses de primavera y verano, aprovechar para exponer brazos y piernas durante unos minutos puede marcar una diferencia real en tus niveles de vitamina D.
Un dato práctico que comparto con mis pacientes: no necesitas ponerte en bañador. Basta con subir las mangas de la camisa y usar pantalón corto durante un paseo al mediodía. Esos pocos minutos con los antebrazos y las piernas al sol son suficientes en verano.
¿Cómo saber cuántos minutos de sol necesitas? La app UV-Derma
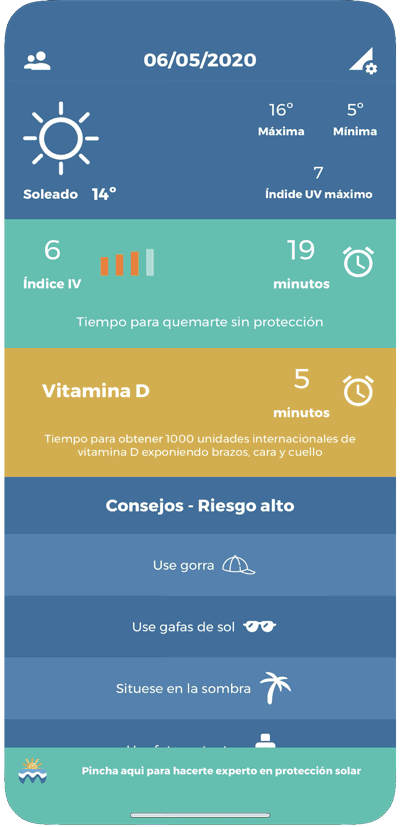
Si te resulta difícil calcular cuánto tiempo debes exponerte al sol, la Academia Española de Dermatología desarrolló una herramienta muy útil: la aplicación UV-Derma. Funciona con datos de geolocalización y te indica en tiempo real cuántos minutos de exposición solar necesitas según tu ubicación, la hora del día y tu fototipo.
La app también te avisa cuando el índice UV es demasiado alto y deberías protegerte. Es especialmente útil en primavera y verano, cuando la diferencia entre una exposición beneficiosa y una quemadura puede ser cuestión de pocos minutos. Puedes descargarla gratis en Android y en iOS.
¿Por qué más sol NO significa más vitamina D?
Tu piel tiene un sistema de autorregulación que limita la producción de vitamina D. Una vez que acumula suficiente previtamina D3, la convierte en fotoproductos inactivos (lumisterol y taquisterol) en lugar de más vitamina D [(Holick, 2007)]. Es imposible intoxicarse por vitamina D a través del sol, precisamente porque este mecanismo actúa como un interruptor de seguridad.
Para entenderlo mejor: una exposición de cuerpo entero equivalente a una dosis eritematosa mínima (1 MED, el punto justo antes de enrojecerse) produce entre 10.000 y 25.000 UI de vitamina D. Es una cantidad enorme. Pero a partir de ese punto, la piel ya no produce más. Los receptores se saturan. Toda la radiación UV adicional que recibas solo generará daño al ADN de tus células, no más vitamina D.
Esto tiene una implicación práctica que me gusta explicar a mis pacientes: 10 minutos de sol al día durante 7 días son mucho más eficientes que 70 minutos en un solo día. Las revisiones sistemáticas confirman que las dosis sub-eritemales repetidas (por debajo de la quemadura) son más eficientes para mantener los niveles de vitamina D que exposiciones prolongadas [(Webb et al., 2021)]. Las exposiciones cortas y frecuentes mantienen una meseta estable de 25(OH)D, mientras que las exposiciones largas y esporádicas solo añaden riesgo de quemadura.

Entender este mecanismo de saturación cambia completamente la forma de pensar sobre la vitamina D y el sol. No se trata de acumular horas de exposición, sino de ser constante con exposiciones breves.
"Más sol no sube tu vitamina D, solo sube tu riesgo de cáncer de piel. Tu piel ya sabe cuánta vitamina D necesita producir."
Dr. Sebastian Podlipnik
¿Se puede generar vitamina D usando protector solar?
Sí, se puede. Una revisión sistemática publicada en British Journal of Dermatology concluyó que hay poca evidencia de que el protector solar disminuya los niveles de vitamina D en condiciones de uso real [(Neale et al., 2019)]. La razón es sencilla: en la vida real, nadie aplica la cantidad recomendada de protector sobre el 100% de su piel.
Un ensayo clínico realizado en Tenerife demostró que voluntarios usando protector SPF 15 durante una semana de vacaciones aumentaron significativamente sus niveles de vitamina D (+19 nmol/L), sin sufrir quemaduras [(Young et al., 2019)]. El estudio más reciente (Sun-D Trial, 2025) con 639 participantes usando SPF 50+ a diario mostró que la diferencia en niveles de vitamina D respecto al uso habitual fue de solo 5,2 nmol/L [(Tran et al., 2025)]. Una diferencia modesta y compensable con dieta o suplementación.
Si quieres saber qué fotoprotectores te recomiendo, escribí una guía completa sobre los mejores protectores solares según un dermatólogo.
Otros mitos frecuentes
- Vitamina D a través de una ventana: No es posible. El cristal bloquea prácticamente toda la radiación UVB, que es la única que estimula la síntesis de vitamina D en la piel.
- Camas de bronceado y vitamina D: Las camas de bronceado emiten principalmente rayos UVA, que no producen vitamina D. Solo los rayos UVB la generan. Además, las camas de bronceado aumentan significativamente el riesgo de melanoma. Puedes leer más sobre los riesgos de los rayos UVA en camas de bronceado.
¿Te preocupa tu exposición solar o tus niveles de vitamina D?
Puedo ayudarte a encontrar el equilibrio adecuado para tu tipo de piel.
¿Las cápsulas de fotoprotección oral afectan la vitamina D?
No, los suplementos de fotoprotección oral no interfieren con la producción de vitamina D. A diferencia del protector solar tópico (que absorbe o refleja los rayos UVB antes de que lleguen a la piel), las cápsulas con Polypodium leucotomos (Fernblock) actúan por un mecanismo completamente distinto: son antioxidantes que neutralizan el daño celular después de que la radiación ya ha penetrado en la piel [(Parrado et al., 2020)].
Esto significa que los fotones UVB siguen llegando a la epidermis y activando la conversión de 7-dehidrocolesterol a previtamina D3 con normalidad. La fotoprotección oral reduce el eritema (enrojecimiento) y el daño en el ADN, pero no bloquea la síntesis de vitamina D.
De hecho, un estudio reciente demostró que la combinación de extractos de Polypodium leucotomos y Aspalathus linearis puede incluso proteger los receptores de vitamina D (VDR) del daño por estrés oxidativo en modelos de piel ex vivo [(Barahona-López et al., 2026)]. Es decir, lejos de perjudicar la vitamina D, podrían ayudar a preservar su señalización.
En resumen: si tomas cápsulas de fotoprotección oral como complemento a tu protector solar, puedes estar tranquilo respecto a tus niveles de vitamina D. Estos suplementos son una capa adicional de protección, no un sustituto del protector tópico, y no afectan tu capacidad de producir esta vitamina.
La paradoja mediterránea: ¿por qué hay tanta "deficiencia" de vitamina D en España?
España es uno de los países con más horas de sol de Europa, y sin embargo los niveles de vitamina D de su población son similares o incluso inferiores a los de países nórdicos. Un estudio poblacional con más de 500.000 personas en Cataluña encontró que aproximadamente el 80% de los jóvenes tenían niveles suboptimales de 25(OH)D, por debajo de 30 ng/mL [(Díaz-Rizzolo et al., 2022)]. Un dato que, a primera vista, parece increíble para un país mediterráneo.

En mi práctica clínica en Barcelona veo estos números a diario. ¿Cómo es posible? Hay varias explicaciones que se complementan entre sí:
- Vida en interiores: La mayoría de la población pasa más del 90% del día dentro de edificios, oficinas o transportes. El sol de España no sirve de nada si no sales a recibirlo.
- Horarios laborales: En España se trabaja habitualmente durante las horas centrales del día (12:00-15:00), que son precisamente las de mayor radiación UVB y máxima síntesis de vitamina D.
- Sesgo de selección: Las determinaciones de vitamina D suelen pedirse en personas con sospecha clínica (fatiga, dolor óseo, osteoporosis), no en población general sana. Esto infla las cifras de "deficiencia" porque medimos preferentemente a quienes tienen más probabilidad de tenerla.
- Aporte dietético insuficiente: La dieta española, a pesar de ser mediterránea, aporta menos vitamina D que la de países nórdicos, donde muchos alimentos están fortificados por ley.
Pero hay una pregunta más profunda que pocos se atreven a hacer: ¿son los umbrales de laboratorio demasiado exigentes? La Endocrine Society considera que 20 ng/mL (50 nmol/L) es suficiente para la salud ósea en la mayoría de adultos [(Demay et al., 2024)], mientras que otros grupos proponen 30 ng/mL como óptimo. La diferencia entre ambos umbrales convierte a millones de personas "sanas" en "deficientes" de un plumazo. En el estudio catalán, si aplicamos el umbral de 20 ng/mL en lugar de 30 ng/mL, las cifras de deficiencia bajan drásticamente. La pregunta no es solo si falta vitamina D, sino si estamos midiendo con la regla correcta.
Vitamina D baja: ¿causa de enfermedad o consecuencia?
Este es probablemente el debate más importante sobre la vitamina D en la actualidad. Los estudios observacionales muestran asociaciones consistentes entre niveles bajos de vitamina D y mayor riesgo de mortalidad, cáncer, enfermedades cardiovasculares, diabetes y demencia. Si solo leyéramos estos estudios, la conclusión sería clara: hay que suplementar a todo el mundo. Sin embargo, cuando los investigadores lo pusieron a prueba con ensayos clínicos, los resultados fueron sorprendentes.
El estudio VITAL, publicado en el New England Journal of Medicine, es el mayor ensayo clínico realizado hasta la fecha sobre suplementación con vitamina D. 25.871 participantes tomaron 2.000 UI diarias durante 5,3 años. ¿El resultado? No se redujo la incidencia de cáncer invasivo (HR 0,96, p=0,47), ni la de eventos cardiovasculares (HR 0,97, p=0,69). La mortalidad por cualquier causa fue prácticamente idéntica entre el grupo que tomó vitamina D y el que tomó placebo (HR 0,99) [(Manson et al., 2019)].
Un meta-análisis posterior publicado en el BMJ recopiló datos de 52 ensayos clínicos con 75.454 participantes y confirmó estos hallazgos: la suplementación con vitamina D no redujo la mortalidad por cualquier causa (RR 0,98). La única señal positiva fue una reducción del 16% en la mortalidad específica por cáncer (RR 0,84, IC 0,74-0,95) [(Zhang et al., 2019)].
¿Cómo se explica esta discrepancia entre lo que muestran los estudios observacionales y lo que ocurre cuando realmente suplementamos? Una revisión sistemática publicada en The Lancet Diabetes & Endocrinology, que analizó 290 estudios prospectivos y 172 ensayos clínicos, propuso una hipótesis que cambia la perspectiva: la vitamina D baja es un marcador de enfermedad, no su causa. Cuando una persona enferma, los procesos inflamatorios propios de la enfermedad reducen los niveles de 25(OH)D. Esto crea una asociación estadística (más enfermedad = menos vitamina D) que parece causal pero no lo es [(Autier et al., 2014)].
Esto no significa que la vitamina D no importe. Significa que suplementar a ciegas en personas sin deficiencia real no mejora la salud. La vitamina D es esencial para los huesos, el sistema inmune y probablemente para reducir la mortalidad por cáncer. Pero tomarla como si fuera un seguro contra todo es una simplificación que la ciencia no respalda.
¿Cómo obtener vitamina D de la dieta?
Aproximadamente el 10-20% de la vitamina D que necesitamos proviene de la alimentación. Aunque pocos alimentos la contienen de forma natural, una dieta bien planificada puede complementar lo que tu piel produce con el sol. He contactado con una gran amiga y especialista en nutrición para que nos dé su visión experta.

Dra. María José Escaffi
Medicina Interna, Mg Nutrición, MBA. Clínica las Condes, Chile.
Existen dos formas de vitamina D en la dieta: la vitamina D3 (colecalciferol), de origen animal, presente en pescados grasos y yema de huevo, y la vitamina D2 (ergocalciferol), de origen vegetal, que se encuentra en ciertas setas. La vitamina D3 es casi el doble de potente que la D2 para elevar los niveles sanguíneos.

La ingesta diaria recomendada de vitamina D es de 400 UI para lactantes, 600 UI para niños y adultos hasta 70 años, y 800 UI para mayores de 70 años y mujeres embarazadas.
| Alimento | UI por ración |
|---|---|
| Aceite de hígado de bacalao (5 ml) | 600 - 1.360 |
| Champiñones secos al sol (100 g) | 1.600 |
| Sardinas en aceite (100 g) | 500 |
| Salmón (100 g) | 360 |
| Caballa (100 g) | 345 |
| Atún en aceite (100 g) | 238 |
| Leche fortificada (250 ml) | 115 - 124 |
| Huevo (1 unidad) | 25 |
¿Cuándo necesitas suplementos de vitamina D?
Los suplementos de vitamina D están indicados para grupos específicos de población, no para todo el mundo. Las principales sociedades científicas desaconsejan la suplementación universal y el cribado rutinario en personas sin factores de riesgo [(USPSTF, 2021)]. Para hablar de este tema, he contactado con mi colega del Hospital Clínic:

Dra. Helena Florez Enrich
Reumatóloga, MD, PhD. Hospital Clínic de Barcelona.
"Aunque el déficit de vitamina D es un problema endémico y que afecta a gran parte de la población, solo estaría indicada su suplementación en ciertos grupos de riesgo."
Dra. Helena Florez Enrich
La guideline de la Endocrine Society de 2024 recomienda suplementación empírica (sin necesidad de medir niveles) en estos grupos [(Demay et al., 2024)]:
- Ancianos institucionalizados y personas con riesgo elevado de caídas o fracturas
- Pacientes con osteoporosis o fracturas por fragilidad
- Personas con malabsorción: cirugía bariátrica, enfermedad inflamatoria intestinal, celiaquía
- Personas con escasa exposición solar: por motivos culturales, laborales o prescripción médica
- Personas con piel oscura: la melanina reduce la síntesis cutánea de vitamina D
- Mujeres embarazadas: el déficit materno es factor de riesgo de raquitismo infantil. Si estás embarazada, también te interesará mi artículo sobre tomar sol en el embarazo
- Lactantes con lactancia materna exclusiva y niños de 1 a 4 años
- Personas con obesidad (IMC >30)
Para adultos sanos menores de 75 años sin factores de riesgo, la recomendación es no superar las 600-800 UI diarias y no realizar cribados rutinarios de vitamina D.

Los riesgos de tomar el sol sin protección: mi perspectiva como dermatólogo
El exceso de radiación ultravioleta es el principal factor de riesgo prevenible para los tipos de cáncer de piel, incluyendo el melanoma. También acelera el envejecimiento cutáneo, genera manchas solares y puede causar queratosis actínicas, lesiones precancerosas frecuentes en zonas fotoexpuestas.
Un consenso reciente de expertos europeos en dermato-oncología es claro: "La síntesis de vitamina D no justifica la exposición UV deliberada sin protección" [(JEADV, 2025)]. La prioridad debe ser buscar sombra y ropa protectora, usando el protector solar como medida suplementaria.
En Europa, el llamado "invierno de vitamina D" dura un promedio de 126 días al año, con diferencias de hasta 36 veces en la radiación UVB entre el pico del verano y el punto más bajo del invierno [(Khanna et al., 2022)]. En Barcelona, entre noviembre y febrero la síntesis cutánea es mínima. En esa época, la dieta y los suplementos (si perteneces a un grupo de riesgo) son la mejor opción.
Otra vitamina con efectos protectores frente al cáncer de piel es la nicotinamida (vitamina B3), que puedes combinar con la fotoproteccion. Si alguna vez te has quemado intentando obtener vitamina D, aquí te explico cómo tratar una quemadura solar. También puedes considerar los suplementos de protección solar oral como complemento.
Preguntas frecuentes sobre la vitamina D y el sol
¿Cuántos minutos de sol necesito al día para vitamina D?
En verano, entre 7 y 10 minutos al mediodía con cara y brazos expuestos es suficiente para personas de piel clara. En invierno en España, necesitas entre 20 y 45 minutos, y en meses de noviembre a febrero puede no ser suficiente para mantener niveles óptimos en latitudes superiores a 40°N.
¿Se puede obtener vitamina D a través de una ventana?
No. El cristal de las ventanas bloquea prácticamente toda la radiación UVB, que es la única capaz de estimular la producción de vitamina D en tu piel. Necesitas exposición directa al sol, sin cristal de por medio.
¿Se puede generar vitamina D con protector solar?
Sí. Tres estudios publicados en British Journal of Dermatology confirman que, incluso usando protector SPF 15 a SPF 50+, la piel sigue produciendo vitamina D. En la vida real nadie aplica protector sobre el 100% de su piel, por lo que siempre queda superficie expuesta que sintetiza vitamina D.
¿Por qué más sol no produce más vitamina D?
Porque tu piel tiene un mecanismo de saturación. Cuando acumula suficiente previtamina D3, la convierte en fotoproductos inactivos (lumisterol y taquisterol). A partir de 15-20 minutos de exposición, no produces más vitamina D sino que aumentas tu riesgo de quemadura y cáncer de piel.
¿Las camas de bronceado producen vitamina D?
No. Las camas de bronceado emiten principalmente rayos UVA, que no estimulan la producción de vitamina D. Solo los rayos UVB la generan, y las camas de bronceado apenas los emiten. Además, su uso aumenta significativamente el riesgo de melanoma.
¿Cuánto tarda en subir la vitamina D con suplementos?
Con suplementación adecuada (800-2.000 UI al día), los niveles de 25(OH)D suelen normalizarse en 8 a 12 semanas. Tu médico puede verificarlo con un análisis de sangre. No tomes dosis altas sin supervisión médica.
¿Por qué hay tanta deficiencia de vitamina D en España si es un país soleado?
Hay varias explicaciones: la vida mayoritariamente en interiores, horarios laborales que no coinciden con las horas de máxima radiación UVB, y un posible debate sobre si los umbrales de laboratorio actuales son demasiado exigentes. Un estudio con más de 500.000 personas en Cataluña encontró niveles subóptimos en aproximadamente el 80% de los jóvenes evaluados.
Consulta con un dermatólogo especialista
La vitamina D es esencial, pero su obtención no debe comprometer la salud de tu piel. Con exposición solar moderada, una dieta equilibrada y suplementación cuando esté indicada, puedes mantener niveles adecuados sin riesgos innecesarios. Si tienes dudas sobre tu exposición solar o tus niveles de vitamina D, una valoración dermatológica personalizada puede darte tranquilidad.
¿Quieres una valoración personalizada?
Puedo ayudarte a encontrar el equilibrio entre sol, vitamina D y protección cutánea.